קורס 22 שעות
מוקדי חרום פעילות טלפון:
משטרת ישראל כל אירוע בו ישנה סכנה - אירוע חבלני, אירוע פלילי, חסימה של 100
מגן דוד אדום כל אירוע בו ישנם נפגעים 101
כבאות והצלה כל אירוע המחייב חילוץ והצלה ― שריפה, תאונת דרכים, הילכדות 102
חברת חשמל אירוע בו מעורב מתח גבוה - עמודי חשמל וכו‘ 103
רשות עירונית הזמנת לוכד נחשים, לוכד כלבים (כלבת) 106
מרכז הרעלות ארצי כל מקרה של הרעלה 04-8541900
מרכז חומרים מסוכנים כל מקרה של אירוע חומרים מסוכנים 08-9783822
פיקוד העורף 1207
בשגרה ― מוקד מידע לציבור הערכות לשעת חרום.
בחרום ― ניהול אירוע חרום רעידות אדמה, מלחמה וכו‘.
מבוא לעזרה ראשונה
מהי עזרה ראשונה ?
מתן מענה רפואי פיזי ונפשי הניתן סמוך ככל האפשר לזמן הפגיעה על מנת להקפיא מצב ולמנוע הידרדרות במצבו שלהנפגע עד להגעת צוות רפואי מוסמך.
מהי מטרת מגיש עזרה ראשונה?
קביעת חשד בדגש על סיפור מקרה :
• איסוף נתונים ומידע ראשוני
• סימנים חיצוניים : על החולה וסביבתו
• תלונות הנפגע וסימנים חיוניים) נשימה, הכרה וכו(
הטיפול העיקרי של מגיש עזרה ראשונה :
• קריאה לעזרה
• הגשת עזרה ראשונה להקפאת מצב ומניעת הדרדרות
• וודא פינוי/המשך טיפול רפואי.
כללי עשה ואל תעשה :
• שמור על שקט נפשי.
• הקפד על סודיות רפואית- אל תעביר לגורם לא מוסמך מידע רפואי שהגיע אליך מתוקף תפקידך.
• סרוק תמיד את זירת האירוע לפני הגישה לפצוע והקפד על בטיחות המטפל והמטופל.
• שמור על צנעת הפרט.
• פעל תמיד אך ורק לפי הידע שרכשת בקורס ואל תחרוג מסמכויותיך.
• אין לקבוע מוות!
• אין לסטור ו/או להכות נפגע!
• אין לשפוך מים על נפגע!
• אין לתת תרופות או למרוח משחות!
• אין לשחרר נפגע לביתו ללא בדיקה של גורם מוסמך ממך.
מבוא להחייאה
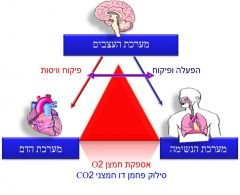
ישנן 3 מערכות בגוף האדם המוגדרות כ"מערכות חיוניות", כלומר, מערכות שפגיעה באחת מהן תגרום לסכנת חיים מידית . מערכות אלו הינן - מערכת העצבים, מערכת הדם ומערכת הנשימה.
בין מערכות אלו קיים קשר ישיר עפ"יהסכמה שלהלן הנקראת "משולש החיים":
בין מערכות אלו קיים קשר ישיר עפ"יהסכמה שלהלן הנקראת "משולש החיים":
קריסה של אחת מהמערכות החיוניות תביא לקריסה של היתר, דבר שיגרום למוות קליני. לאחר מספר דקות ללא
חמצון של רקמת המוח ייגרם מוות מוחי.
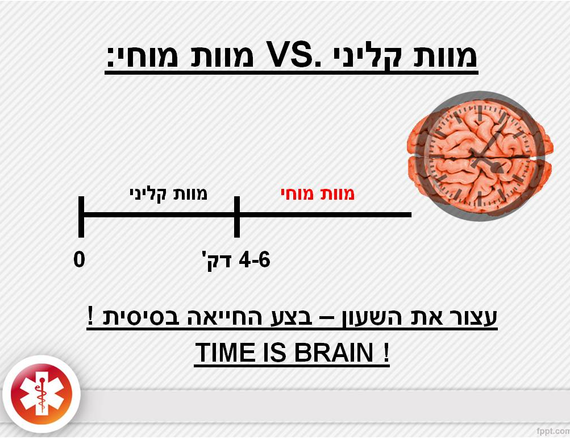
הגדרה : מוות קליני
מוות קליני הינו המצב בו הלב לא מזרים דם ומערכת הנשימה אינה פועלת. במצב זה לא מגיע חמצן לכל הגוף והנפגע העיקרי הוא המוח. מוות קליני הוא מצב הפיך! מצב זה נמשך 4 עד 6 דקות !
הגדרה : מוות מוחי
לאחר 4-6 דקות נוצר מוות מוחי שהינו הפסקת פעילות המוח, האחראי על כל מערכות הגוף. מוות מוחי הוא מצב סופי ובלתי הפיך.
בכל דקה שחולפת סיכויי ההצלה פוחתים ב 20% בערך.
סכמת החייאת מבוגר:
סכמת ההחיאה המעודכנת היא ע"פ ארגון הלב האמריקאי המוציא מידי שנה עדכונים בנוגע להחייאות המתמבצעות מחוץ לכותלי בית החולים וכן לצוותים רפואיים מתקדמים.
העדכונים האחרוני מדצמבר 2015 מקלים על הצוותים ועל כל אדם העובר קורס עדרה ראשונה מאחר והיא מפשטת את ענין ההחיאה לכל נפגע מכל גיל .
לצורך עניין ההחיאה יש להגדיר את גילאי החולה / נפגע .
אדם מעל גיל 8 שנים - מבוגר.
בין גיל שנה ל 8 שנים - ילד
מתחת לגיל שנה - תינוק
מטרת ההחייאה:
הפעלת מערכות הלב והריאה בגוף הנפגע מתבצעת בצורה מלאכותית וכל ידי כך מספקת חמצן ללב ולמוח
בנסיון לדחות את המוות הקליני והמוות המוחי עד להגעת צוותי החירום המתקדמים לאירוע.
C.P.R – Cardio pulmonary resuscitation = החייאת לב ריאה מורכבת משני חלקים: -
עיסויים: לחיצות על בית החזה באזור הלב.
הנשמות: החדרת אוויר לפה הנפגע במטרה לספק אחוז מסוים של חמצן לגוף.
הסכנה באי ביצוע החייאה:
בעת מחסור חמתן למוח למשך פרק זמן של 4-6 דקות נוצר נזק בלתי הפיך באזורים שונים במוח. הסכנה
במחסור ממושך יותר הינה מוות מוחי )מוות מוחלט של אזורים חיוניים במוח(.
החייאת לב ריאה נבצע בכל אדם חסר הכרה ללא נשימה. לא משנה מהו הגורם לכך. !!!
סדר פעולות:
.1 זיהוי מוקדם של קיום מצב חירום והזעקת עזרה.
.2 ביצוע החייאה מוקדמת ע"י עוברי אורח.
.3 שוק חשמלי מוקדם ככל הניתן.
.4 החייאה מתקדמת ע"י ניידת טיפול נמרץ.
בממוצע, זמן הגעת האמבולנס למקום האירוע הוא 12 דקות. בזמן זה הישרדות הנפגע תלויה בך ! החייאה
מיידית תזרים דם ללב ולמוח ותעלה את הסיכוי להצלת חיי אדם.
החייאה בסיסית:
הגורמים לאיבוד ההכרה, מתחלקים לשניים:
1. על רקע קרדיאלי (לבבי).
2. על רקע נשמתי.
חוסר ההכרה על רקע קרדיאלי: דום לב פתאומי (הפסקה של הפעילות הלבבית המכנית) הוא הגורם העיקרי
למוות בעולם.
הטיפול: מכיוון שהאטיולוגיה היא חוסר פעילות לבבית עלינו לנסות ולחקות את פעילות הלב, כלומר עיסויים
ומתן שוק חשמלי ע"י מכשיר דפיברילטור חצי אוטומטי ושילוב החייאות לב ריאה. -
על מכשיר הדפיברילטור ואופן השימוש בו נלמד בהמשך.
אטיולוגיה: הגורם או הגורמים למחלה או למצב שאינו נורמלי.
חוסר הכרה על רק נשימתי: דום הלב יגרם בעקבות פגיעה באוורור הריאה. במקרה זה ביצוע החייאה
המשלבת הנשמות תעלה את סיכויי החולה להחלים מכיוון שהאטיולוגיה היא על רקע נשימתי ולא קרדיאלית.
נפוץ יותר בילדים קטנים ופחות במבוגרים.
ההחייאה נחלקת ל 5 שלבים:
1. . Safety בטיחות: של המטופל והמטפל גם יחד.
2. וידוא הכרה וקריאה לעזרה.
3. . Circulation ביצוע 30 עיסויים מיידיים!
4. . Airway נתיב אוויר: פתיחת נתיב האוויר.
5. Breathing נשימה: התרשמות ממצב הנשימה במידה ואין נשימה לבצע 2 הנשמות באמצעות מסיכה!
6. Circulation ביצוע 30 עיסויים מיידיים והמשך 2 הנשמות
*במידה ואין מסיכת הנשמה ואין אנו מכירים את החולה אין להנשים מפה לפה מחשש להידבקות במחלות
זיהומיות ויש לבצע עיסויים בלבד ברצף עד הגעת כוחות רפואיים.
בטיחות - Safety
מטרת שלב זה היא הגנה, קודם כל על המטפל ולאחר מכן גם על המטופל.
שלב א: סקירת הזירה ואיתור גורמים מסכנים.
שלב ב: הרחקת הגורמים המסכנים:
1. לבישת כפפות
2. חסימת הכביש
3. לבישת אפוד זוהר (גם ביום!)
4. הרחקת הנפגע מגורם מסכן (כביש סואן, אש, עשן וכדומה).
וידוא הכרה
זהו בעצם השלב בו אנו מחליטים האם יש צורך להתחיל בהחייאה. בדיקת ההכרה היא מילולית ופיזית גם יחד:
מילולית:
נקרא למטופל )עדיף בשמו( וננסה לזהות תגובה.
פיזית:
ננסה לזהות תגובה לכאב צביטה בשכמות או שפשוף בסטרנום. –
בכל מקרה של חוסר הכרה יש צורך בקריאה לעזרה !
קריאה לעזרה
כבר למדנו שרוב מקרי אובדן ההכרה במבוגרים הינם על רקע של בעיה לבבית.
לכן נשאף להגעת צוות רפואי מיומן ומצויד בהקדם האפשרי על מנת לטפל תוך שימוש בשוק חשמלי.
הקריאה – לעזרה תהיה דרך המוקד של מד"א 101
מוקד מד"א
ישנם מספר דברים שיש לזכור בעת שיחה עם המוקד:
.1 מספר הטלפון הוא 101
.2 ניתן להיעזר במוקדן במידה ולא זוכרים את שלבי ההחייאה או בכל שאלה אחרת הם שם בשביל –
לעזור לנו.
.3 יש צורך בשיתוף פעולה מלא עם המוקדן ומתן תשובות מלאות ומהירות לשאלות הבאות:
• מספר הטלפון ממנו התקשרנו )למקרה שיתנתק(.
• מיקום מדויק )עיר, רחוב, מספר בית, קומה וכדומה(
• דרכי הגעה לזירה
• תיאור תמציתי ומדויק של האירוע )גורם, מספר נפגעים, גיל הנפגעים וכדומה(.
שים לב שפרטי ההגעה חשובים ביותר על מנת שניתן יהיה לעדכן את הצוות בפרטים תוך כדי תנועה.
הבא דפיברילטור !
דפיברליטור הינו מכשיר החייאה המעניק לאדם בעת דום לב שוק חשמלי.
הפעולה הינה פעולה בסיסית וכל אדם יכול לבצע אותה
מכשיר ההחיאה נמצא בכל מקום הומה אדם (מעל 500 איש ע"פ חוק) וכן במרכזים חינוכיים או רפואיים.
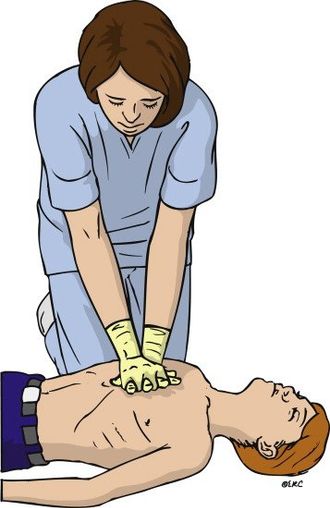
מחזור דם : Circulation
לאחר שהתרשמנו מכך שהחולה אינו מגיב לבדיקת ההכרה יש להתחיל מייד בביצוע 30 עיסויים על בית החזה
שיטת עבודה:
• יש לבצע את העיסויים על גבי מצע קשיח (כגון הרצפה).
• מיקום העיסויים הוא במרכז עצם החזה של המטופל.
• ידי המעסה תהינה ב 90 מעלות מעל גוף המטופל כאשר המרפקים נעולים על מנת להקל על העבודה והעומס על השרירים.
• העיסוי יבוצע בשתי הידיים כאשר יד אחת ממוקמת על השנייה על מנת להקל, עלינו ליצור כח בעיסוי.
• עומק העיסוי הוא כ 4-5 ס"מ.
• זמן הלחיצה שווה לזמן ההרפייה.
• קצב העיסויים יהיה כ 30 עיסויים ב 10 שניות על מנת להגיע למנימום 100 עיסויים בדקה. -
חשוב לדעת:
מחקרים הראו כי ביצוע העיסויים חשוב יותר מביצוע ההנשמות ומכאן ניתן להסיק מספר מסקנות:
• אין להפסיק ביצוע עיסויים לפרק זמן של יותר מ 5 שניות מחשש לצניחת לחץ דם! -
• במידה ואין ברשותנו מסיכת הנשמה ניתן לבצע את ההחייאה ללא הנשמות ולבצע עיסויים בלבד.
• בכל מקרה בו המטופל מקיא או שאנו מזהים הפרשות בתוך פיו יש להפסיק את ביצוע הסכימה ולחזור לשלב סילוק ההפרשות ולהמשיך משם.
• סילוק ההפרשות עוצר את סכימת ההחייאה.
נתיב אוויר: Airway
מטרת שלב זה היא בדיקה האם נתיב האוויר של הנפגע פתוח ובמידה ולא פתיחתו.
• פתיחת פה: נפתח את פה המטופל ונתבונן לתוכו במטרה לבדוק שאין הפרשות בפה הנבדק. במידה
ופה המטופל לא נפתח נשאיר אותו במצב זה ונשים לב לנשימותיו. –
• סילוק הפרשות: במידה וזיהנו כאלה, נגרוף אותן אל מחוץ לחלל הפה.
• קיבוע ראש לאחור: המטרה היא פתיחת נתיב אוויר.
נשימה : Breathing
מטרת שלב זה היא להתרשם ממצב הנשימה של החולה כלומר נביט לבית החזה וננסה לזהות התרוממות של בית החזה במידה ואין נשימה או שהנשימה אינה יעילה נתחיל בביצוע הנשמות.
נשימות יעילות הן בין 12-16 נשימות לדקה. כל מצב שהינו מתחת או מעל לקצב נשימות אלה נחשב כלא תקין ועלול לסכן אתה החולה.
דוגמא: מעל ל 30 נשימות החולה נושם מהר ושטחי מידי, אוויר לא מספיק להיכנס לריאות בצורה יעילה ולכן -לא אפקטיבי מבחינת אוורור.
• התרשמות ממצב הנשימה: נחשוף את בית החזה של המטופל על מנת להקל לחץ ולהקל על הנשימה
כמו גם להקל עלינו להתרשם מתנועת בית החזה בצורה ויזואלית.
• נבצע את הבדיקה במשך 10 שניות.
• פחות מ 2-3 נשימות במהלך 10 השניות נחשבת כנשימה לא יעילה.
• במידה ואין נשימה או שהיא אינה יעילה נעבור להנשמה.
הנשמה:
נתחיל בשתי הנשמות ראשונות.
דגשים:
• בזמן ההנשמה יש לאטום את האף המונשם ולעזוב כאשר לא מנשימים על מנת למנוע "בריחת"אוויר.
• במידה ולא ניתן להנשים דרך הפה ננשים דרך האף.
• יש לשמור על נתיב האוויר פתוח לאורך כל ההחייאה.
• ננשוף אוויר עד שנוכל לחזות בעליית בית החזה של המונשם.
• נכון להיום עפ"י הוראות משרד הבריאות אנו חייבים להשתמש במסיכת הנשמה בעלת שסתום חד
כיווני על מנת לשמור על עצמנו מהפרשות החולה, זיהומים ומחלות שונות.
• מייד לאחר 2 ההנשמות נחזור לבצע 30 עיסויים על בית החזה של החולה ולחזור על הפעולות של 30:2
עד הגעת צוות מד"א או עד שהחולה חוזר לנשום.
החייאה ע"י 2 מטפלים:
• מאחר ופעולת ההחייאה היא פעולה מעייפת מאד, ככל שאנו מבצעים אותה זמן רב יותר יעילות
• הטיפול יורדת בצורה משמעותית.לכן מומלץ לטפל בזוג.
• עדיף ששני בני הזוג יהיו מיומנים בביצוע החייאה אך אין הכרח. במידה והגענו לזירה בה אנו המטפלים המיומנים והמתורגלים היחידים נבחר אחד מהנוכחים ונדריך אותו כיצד לעזור לנו. –
דגשי טיפול בזוג:
• כל אחד מהמטפלים יגש אל המטופל מצד אחר. זה יעזור לנו לבצע חילופי מקומות בין המנשים
למעסה וגם יתרום לקשר העין בין המטפלים.
• לא נבצע עיסויים והנשמות באותו הזמן מאחר וכך נאבד את יעילות שני הטיפולים.
• יש לשמור על תקשורת בין המטפלים לכל אורך ההחייאה.
• רצוי לבצע חילופי תפקידים כל 5 סטים של 30 עיסויים ו 2 הנשמות.
• דרך ביצוע החילוף: המטפל המעסה עובר להנשים שתי הנשמות מיד אחרי ביצוע העיסויים והמטפל
שביצע הנשמות מוצא מקום עיסוי בזמן זה ומתכונן להמשך העיסויים ברצף.__
דגשים להחייאת מבוגר
מקרים בהם לא נבצע החייאה:
• אובדן צלם אנוש
• ריסוק של הפנים- נבצע עיסויים בלבד.
• סכנה למטפל או למטופל.
• גופה במצב ריקבון.
קריטריונים להפסקת החייאה:
• הגיע צוות רפואי מוסמך.
• רופא קבע מוות.
• תשישות מוחלטת של המטפל.
• חזרו נשימה ודופק.
עצירה בזמן ביצוע ההחייאה תהיה אך ורק לצורך :
• סילוק הפרשות.
• בדיקת נשימה.
• מניעת סכנה למטפל או המטופל
מהי מטרת מגיש עזרה ראשונה?
קביעת חשד בדגש על סיפור מקרה :
• איסוף נתונים ומידע ראשוני
• סימנים חיצוניים : על החולה וסביבתו
• תלונות הנפגע וסימנים חיוניים) נשימה, הכרה וכו(
הטיפול העיקרי של מגיש עזרה ראשונה :
• קריאה לעזרה
• הגשת עזרה ראשונה להקפאת מצב ומניעת הדרדרות
• וודא פינוי/המשך טיפול רפואי.
כללי עשה ואל תעשה :
• שמור על שקט נפשי.
• הקפד על סודיות רפואית- אל תעביר לגורם לא מוסמך מידע רפואי שהגיע אליך מתוקף תפקידך.
• סרוק תמיד את זירת האירוע לפני הגישה לפצוע והקפד על בטיחות המטפל והמטופל.
• שמור על צנעת הפרט.
• פעל תמיד אך ורק לפי הידע שרכשת בקורס ואל תחרוג מסמכויותיך.
• אין לקבוע מוות!
• אין לסטור ו/או להכות נפגע!
• אין לשפוך מים על נפגע!
• אין לתת תרופות או למרוח משחות!
• אין לשחרר נפגע לביתו ללא בדיקה של גורם מוסמך ממך.
עלפון
Syncope = עילפון.
הגדרה: איבוד הכרה זמני עקב הפרעה באספקת דם או חמצן למוח, כתוצאה מ"נפילה" מהירה בלחץ הדם.
כדי להבין מהו הגורם לנפילה בלחץ הדם נראה מהם המרכיבים אשר משפיעים על לחץ הדם:
1. נפח הדם.
2. תפוקת הלב (כמה דם יוצא מהלב).
3. כיווץ או הרפיית כלי הדם בגוף (טונוס השרירים).
סימנים מקדימים אשר יכולים לעזור לנו לחשוד באותו אירוע רפואי אשר בו אנו מטפלים !
סימנים שיקדימו את העלפון:
• חולשה
• סחרחורות
• עור חיוור וקר
• זיעה קרה
• דופק מהיר
• לחץ דם נמוך
חשוב לשים לב שמרבים הסימנים אינם ספציפיים ויכולים לחקות מגוון רב של מחלות, אין להסתמך על
סימנים אלו בלבד.
סימני העילפון עצמו:
חוסר הכרה עם נשימה ודופק.
חזרה מהירה להכרה לאחר שינוי התנוחה (שכיבה).
סכנות:
מצב העילפון בדרך כלל אינו מסוכן בפני עצמו, לכן נוודא שלא מדובר באיבוד הכרה מאחד הגורמים האחרים
שנדון בהם בהמשך וזאת ע"י תחקור האנשים שהיו עדים לאירוע וע"י ביצוע שלבי הסכימה הראשונים.
טיפול:
כבכל המקרים שניתקל בהם, נתחיל תמיד בסכימת ההחייאה(CAB וקריאה לעזרה) וזאת על מנת שנוכל
לעשות הערכה ראשונית למצב החולה, מכיוון שבמקרה זה למטופל יש דופק ונשימה אין צורך בעיסויים
והנשמות ולכן המשך הטיפול יהיה כדלקמן:
• אבטחת נתיב אוויר, השגחה ווידוא השארתו פתוח.
• מניעת חנק מהפרשות, אם יש.
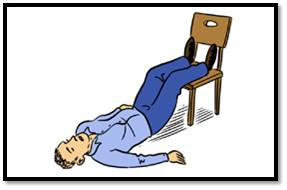
• הרמת רגלי הנפגע בזווית של 45 מעלות.
הסבר: הרמת רגלי הנפגע גורמת לזרימת דם טובה יותר למוח ובכך לחזרה מהירה יותר להכרה ניתן להניח
את הרגליים על כסא ובכך תיצור את אותה הזוית.
אסור:
שפיכת מים חומרי הרחה שונים או ניעור החולה.
חנק מגוף זר:
• כניסה של גוף זר כלשהו לקנה הנשימה הינו אחד הגורמים השכיחים לחנק, בעיקר אצל ילדים אך גם אצל מבוגרים.
• נחלק את המקרים למצב בו אנו עדים לתהליך ולקשיי הנשימה אצל הנחנק ולמקרים בהם אנו בעצם מתחילים בביצוע ההחייאה ללא מידע מוקדם.
• נתאר מקרה בו אנו יושבים במסעדה ולפתע אחד הסועדים אוחז בגרונו ומתחיל להשתעל תוך גילוי סימני מצוקה וחרדה במצב זה חשוב מאד לנסות להרגיע את המטופל ולעודד אותו להשתעל – ולהוציא את הגוף הזר בדרך הטבעית שהגוף מורגל בה.
• אין לטפוח על גב המטופל! טפיחה על הגב גורמת לדיכוי רפלקס השיעול ובכך מורידה את המנגנון הטבעי של הגוף לנסות ולהוציא את הגוף הזר.
הטיפול בחנק לנפגע בהכרה :
• טכניקת המוליך: זיהוי טכניקה שבה אנו יוצרים לחץ בבית החזה ובכך מנסים לגרום לגוף הזר לצאת החוצה.
• מתי נשתמש? רק בחולים אשר נחנקים מגוף זר, שהינם בהכרה ושמנגנון השיעול העצמי שלהם אינו יעיל, ניתן לראות הכחלה מרכזית והתעייפות כללית של החולה.
• יש לעמוד מאחורי החולה ולהשעינו על עצם האגן שלנו, לאחר מכן יש ליצור אגרוף עם הידיים שלנו, להקיף את החולה וללחוץ מתחת לבית החזה (מתחת לעצם הסטרנום).
• חשוב מאד להסביר לחולה את הנעשה לו לפני ביצוע התהליך.
• נשים בהריון ואנשים שמנים: במידה ולא ניתן להקיף את הנפגע יש לבצע את התמרונים כנגד הקיר.
הטיפול בחנק לנפגע מחוסר הכרה :
במידה ואנו מתחילים החייאה וכאשר אנו מגיעים לשלב ההנשמה אנו לא רואים את עליית בית החזה שאמורה להתרחש כתוצאה מההנשמה:
• שלב ראשון: מנסים לשפר את הטיית הראש לאחור. יכול להיות שלא ביצענו זאת בצורה טובה ולכן האוויר לא יכול להגיע לריאות ולאוורר אותן.
• שלב שני: במידה וגם שיפור הטיית הראש לאחור אינו מועיל אנו מניחים שמדובר בגוף זר. נתחיל במבט לתוך הפה על מנת לנסות ולזהות אם ניתן לראות את הגורם המפריע ולשלוף אותו. במידה ולא,
נמשיך בביצוע ההחייאה כרגיל. הרעיון הוא שההנשמה יכולה לדחוף את הגוף הזר פנימה עד לנקודת פיצול הסימפונות ולהיכנס לאחת מהן (בדר"כ ימין) ובמצב כזה המטופל יוכל להשתמש בריאה אחת מה שיכול באופן זמני להציל את חייו.
• העיסויים יכולים לפעול לכיוון השני ולהוציא את הגורם הזר לכיוון חלל הפה.
• בשלב זה ניתן משנה חשיבות לבדיקת הפרשות במבט תוך כדי החייאה.
מצבי חוסר הכרה- טביעה
מנגנון :
חדירה של טיפת מים מגרה את מיתרי הקול להתכווץ ולמנוע מעבר מים בקנה הנשימה (לרינגוספאזם), מצב זה נקרא טביעה יבשה, מכיוון שריאות הנפגע יבשות. לאחר מספר דקות בהן לא יגיע חמצן למוח ישתחרר הכיווץ והריאות יתמלאו במים, מצב זה נקרא טביעה רטובה.
סכנות :
במים מתוקים - הפרעות קצב לב, במים מלוחים - בצקת ריאות.
טיפול :
פינוי. חמצן. החייאה במידת הצורך.
דגשים :
• יש להתייחס לנפגע שטבע במים רדודים כנפגע עמש“צ
• בהחייאה ישנה בעיה של הקאות חוזרות.
• בנפגע חסר הכרה יש לחשוד היפותרמיה (מכת-קור)
• אין לנסות ולהוציא מים מהריאות.
התחשמלות
מנגנון :
החשמל עובר דרך תאי הגוף במסלול הקצר ביותר להארקה. יש לצפות לכוויות כניסה ויציאה, וייתכנו אף שברים
כתוצאה מכיווץ חזק ביותר של השרירים כתגובה לזרם החשמלי
סכנות :
תסחיפי שומן וסידן
שברים
נזק לרקמות
טיפול :
ניתוק הזרם או ניתוק הנפגע ממקור הזרם בעזרת חפץ מבודד ! !
החייאה במידת הצורך בהתייחסות לעמש“צ
טיפול בשברים וכוויות.
חמצן.
פינוי.
דגשים :
אין לגעת בנפגע לפני ניתוקו מהזרם!!
אין כל מניעה או סכנה לגעת במטופל לאחר ניתוקו מהזרם!
הרעלות
הרעלה:
הכנסת חומר לגוף שמפריע לפעילותו התקינה. לדוגמא הרעלת אלכוהול, הרעלת ניקוטין. גורמים
שונים משפיעים על אופי תמונת ההרעלה ועל חומרתה ובכללתם: סוג הרעל, עוצמתו, אופן חדירת הרעל לגוף,
כמות וריכוז החומר. מרבית מקרי ההרעלות כתוצאה מתאונות מתרחשים בסביבה הביתית.
סוגי הרעלות נפוצות:
הרעלת תרופות ביתיות (דוגמא: אקמול)
הרעלת זרחנים אורגניים (דוגמא: חומרי ריסוס)
חומצות ובסיסים (דוגמא: חומרי צבע, צבע לשיער, אקונומיקה)
הרעלת תחליפי אלכוהול.
חשיפה לגזים רעילים (דוגמא: שריפה).
סימנים:
סוגים שונים של רעלנים עשויים לפגוע במערכות שונות בגוף.
פגיעה במערכת העצבים עלולה לגרום לפגיעה ברמת ההכרה. בנוסף עלולות להופיע הפרעות בתנועה ובתחושה,
התכווצויות, רעידות, כאבי ראש והזיות. אישוניו של הנפגע עלולים להיות מכווצים או מורחבים, בהתאם
לסוג הרעל. לעיתים תופיע הזעה מוגברת.
פגיעה במערכת הנשימה עלולה לגרום לקשיי נשימה ובצקת ריאות.
בפגיעה במערכת העיכול יופיעו בחילות, הקאות, כאבי בטן חזקים, הפרשת רוק מוגברת ושלשולים.
פגיעה בעור ובריריות תגרום להופעת סימני גירוי וצריבה, אודם וכוויות.
פחמן חד חמצני:
הינו גז חסר צבע וריח הנפלט כתצאה משריפה בחללים סגורים בעיקר. הנפגע עלול לחוש -
כאבי ראש, סחרחורות, בלבול וירידה מהירה ברמת ההכרה.
ציאניד:
חומר העלול להשתחרר משריפת חומרים פלסטיים, כגון פרטי ביגוד, שטיחים, מזרונים וכדומה.
הנפגע עלול לחוש כאבי ראש, לסבול מבחילות והקאות, סחרחורת, קשיי נשימה ואיבוד ההכרה.
הרעלת אקמול:
קורה במתן יתר של כדורי אקמול. הנפגע עלול להרגיש בחילה, הקאה, חיוורון, הזעה מרובה
ולאחר זמן מה גם כאבי בטן.
הרעלת חומצות ובסיסים:
תתכן צריבה ויצירת כוויות כימיות בכל הרקמות בהן יש מגע כדוגמאת פה, לוע,
וושט וקיבה.
נפגע מחוסר הכרה עם כוויות וסימני צריבה, ריחות לא רגילים באוויר (כלור או אמוניה לדוגמא) חשוד כנפגע הרעלה.
היעדר סימני הרעלה אינו שולל את קיומה.
בכל מקרה של בליעה או חשיפה לחומר רעיל יש לפנות לטיפול רפואי מקצועי.
שבץ מוחי
גורמים :
חסימה או פיצוץ של כלי-דם במוח הגורמים לחוסר אספקת חמצן לחלק מהמוח. גורמי סיכון- יתר לחץ-דם, עישון, טרשת עורקים.
סימנים :
בחילות והקאות אישונים לא-שווים • שיתוקים בהצלבה (עיניים נגדיות לחצי גוף)
הפרעה בשיווי משקל אי שליטה על סוגרים • קושי בדיבור ובנשימה
דופק איטי נשימה איטית ולחץ-דם גבוה • ייתכנו פרכוסים ואובדן הכרה
יש לבצע 3 בדיקות ולדווח אם אינן תקינות: הרמת ידיים לצדדים (נחפש אי- סימטריה בתנועה), חיוך (נחפש אי- סימטריה), חזרה על משפט קצר (נחפש דיבור לא ברור, שכחה וכו')
סכנות :
מוות או נכות עקב פגיעה במרכזי ההכרה, הנשימה והדופק.
טיפול :
פינוי. חמצן • הרגעה ומנוחה. • החייאה במידת הצורך. •
תליה
מנגנון :
בתליה ישנו מנגנון קטלני המשלב חנק כתוצאה מחסימת קנה הנשימה, שבירת המפרקת המאיימת על גזע המוח וחסימת כלי הדם המובילים דם למוח. ניתן לצפות בנפגע לסימני חוסר חמצן, גודש ורידי צוואר, אירקציה חלקית, אי -שליטה על סוגרים, שיתוקים וחוסר הכרה.
סכנות :
חנק.
פגיעה בעמוד שדרה צווארי.
טיפול :
קיבוע ללוח גב. הרחקה מגורם הסכנה.
חמצן. החייאה במידת הצורך בהתייחסות לעמש“צ.
פינוי.
אפילפסיה
גורמים :
גורמי המחלה אינם ידועים באופן ברור אך נמצא כי ישנם גורמים המעלים את הסיכון לחלות כגון - מומים מולדים
במערכת העצבים, פגיעת ראש והחלמה מניתוח נוירולוגי. ההתקף הראשון יכול להופיע בכל גיל. ישנן מספר תרופות מניעה.
למחלה וחולים אמורים ליטול אותן באופן סדיר. ההתקפים בהם ניתקל הינם, בד"כ, התקף ראשון של חולה, התקף
כתוצאה מאי נטילת התרופה או בעקבות "התרגלות" ואדישות של המוח לתרופה מסוימת.
ישנם 3 סוגי התקפים:
• התקף הנמשך מספר שניות ובד"כ אינו כולל את סימני ההתקף הקשה, למעט אובדן הכרה –petit mal - התקף קל רגעי.
מסוכן בעיקר בשעת נהיגה או הפעלת מכונות מסוכנות.
מסוכן בעיקר בשעת נהיגה או הפעלת מכונות מסוכנות.
• התקף הנמשך דקות אחדות. -grand mal - התקף קשה שביניהם לא מתעורר החולה ונותר
• סדרה מחזורית של התקפי -status epilepticus - התקף מתמשך בחוסר הכרה.
סימנים :
אובדן שליטה על סוגרים קצף מהפה • עוויתות ופרכוסים • חוסר הכרה •
סכנות :
חנק כתוצאה מצניחת בסיס לשון חבלה בכל חלקי הגוף כתוצאה מן הפרכוסים •
בהתקף ממושך―נזק מוחי
טיפול :
ריפוד אזור הטיפול, בעזרת חפצים רכים כגון, כריות, מזרונים, בד מגולגול וכו‘.
החייאה (במידת הצורך) ופינוי. שמירה על נתיב אוויר פתוח, תוך מניעת פגיעת ראש.
אין להכניס דברים לפיו של הנפגע ואין לקשור את גפיו (ידיים ורגליים).
סכרת
הקדמה: מחלת הסכרת היא בין המחלות הנפוצות ביותר בעולם עם מספר לא מבוטל של חולים חדשים בכל
שנה.
ישנם שני סוגים של מצבי חירום רפואיים סכרתיים.
1. היפרגליקמיה: עודף בסוכר בדם.
2. היפוגליקמיה: חוסר סוכר בדם.
אמנם מצבים אלו שונים באופן היווצרותם ובאופו בו הם משפיעים על הגוף, אך ההנחיה לטיפול של מגיש העזרה הראשונה היא זהה.
כדי שגופנו יוכל לתפקד ביום יום הוא צריך אנרגיה, אנרגיה זו באה מהמזון בצורת גלוקוז (סוכר), התאים בגופנו מנצלים זאת ע"י העברת הגלוקוז מהדם אליהם.
אינסולין הוא הורמון שמופק בלבלב ואחד מתפקידיו הוא להעביר את הגלוקוז מהדם אל התאים בגופנו.
מנגנון זה פועל בעיקר לאחר ארוחה בה הדם עשיר בגלוקוז. המוח בניגוד לתאי הגוף יכול לנצל גלוקוז ללא שום התערבות של אינסולין.
חשוב להבין שמוחנו זקוק לכמות יציבה של גלוקוז כל הזמן למען תפקודו התקין. שינוי דרסטי במאזן זה יכול לגרום נזק לרקמת המוח.
בחולים סכרתיים הגלוקוז לא נכנס לתוך התאים ולכן ישנו עודף בדם, במצב זה חולים רבים מסתמכים על תרופות שונות, ביניהן אינסולין בהזרקה (חיצוני) אשר יכניס את אותו גלוקוז לתוך התאים
סימני היפרגליקמיה:
הרגשת יובש בפה
השתנה מרובה
שתייה מרובה
רעב
עור חם ויבש
ריח אצטון מהפה
בחילות והקאות
דופק מהיר
נשימות מהירות ועמוקות
ירידה ברמת ההכרה.
סימנו היפוגליקמיה:
חיוורון
חולשה פתאומית
בלבול
בחילה
הזעה
רעידות, פרכוסים עד חוסר הכרה.
יש לזכור שבמצב זה ישנו חוסר של גלוקוז בדם אשר לא מגיע למוח. הגורמים לכך יכולים להיות רבים,
ביניהם: הזרקה עודפת של אינסולין חיצוני, החמצת ארוחה לאחר הזרקת אינסולין חיצוני ופעילות גופנית חריגה.
מכיוון שבתור מגישי עזרה ראשונה לא נוכל להבדיל בין שני המצבים הרפואיים, אנו נצטרך לטפל בהם באותה המידה.
כאשר נגיע לחולה סכרתי בהכרה מעורפלת, שלא ניתן לדעת מהי רמת הסוכר בדם, נטפל כאילו רמת הסוכר
נמוכה. חולה בהיפוגליקמיה אשר יטופל בגלוקוז מצבו יוטב באופן משמעותי. חולה היפרגליקמי אשר יקבל גלוקוז לא יסבול מסכנה מיידית.
חשוב לזכור שאין אנו נדרשים להבדיל בין המקרים הרפואיים. בהגעה לחולה סכרתי מעורפל הכרה, נחשוד בו כסובל ממחסור של סוכר בדם.
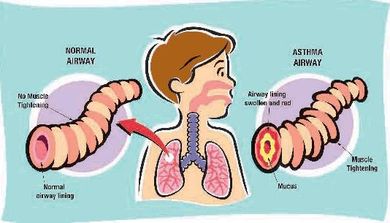
אסטמה
גורמים :
מחלה נשימתית כרונית המתאפיינת בהתקפים אשר גורמים להיצרות בסמפונות בעקבות כיווץ השרירים העוטפים אותם והפרשת רירית בתוכם. עקב כך יגרם קוצר נשימה. הסיבות אשר עלולות לגרום להתקף הן בעיקר - אלרגיות, זיהום בדרכי הנשימה, לחץ נפשי ומאמץ פיזי.
סימנים :
כיחלון • שיעול • קוצר נשימה •
אי שקט הרגשת מחנק • צפצופים וחרחורים בנשימה •
סכנות :
חולה אשר אינו מגיב לוונטולין או לתרופה אחרת בה הוא משתמש נמצא בסכנת חיים !
חנק ודום נשימה.
טיפול :
חמצן הרגעה החייאה במידת הצורך
פינוי בישיבה מנוחה - רצוי בישיבה נשימת אויר קר מהמזגן (לא ממקרר)
היסטריה
גורמים :
CO2 - היסטריה הינה מצב נפשי אשר עלול לגרום להיפרוונטילציה - נשימת יתר. במצב כזה משתנות רמות החומציות ובדם.
סימנים :
חולשה אודם בפנים נשימות מהירות מאוד
הפרעות בראיה רעד שרירים נימול בקצות האצבעות והשפתיים
סחרחורת ערפול הכרה
סכנות :
חוסר הכרה
דום נשימה
טיפול :
ניתוק מהסביבה
הרגעה ופינוי.
מחלות לב וכלי דם
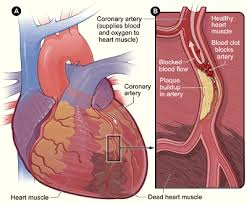
תהליך היווצרות אוטם בשריר הלב
קצב זרימת הדם בעורקים הכליליים מותאם לדרישות פעולת הלב.בזמן מנוחה מותאם קצב זרימת הדם לפעילות הלב הרגילה, ובזמן מאמץ, כאשר נדרשת כמות חמצן גדולה יותר לשריר הלב, מתרחבים העורקים הכליליים על-מנת לספק דרישה זו.
כושר זה נפגע ע"י טרשת העורקים המתרחשת בעורקיו הכליליים של כל אדם החל מגיל הנעורים, ויכולה להתגבר עקב גורמי -סיכון שונים. תהליך הטרשת גורם במרוצת השנים להיצרות בקוטר העורקים הכליליים ולהקטנת יכולותיהם להתרחב ולהעביר דם. משלב מסוים תגרום היצרות זו להפרעה באספקת הדם לשריר הלב.
הפרעה זו תתבטא תחילה בזמן מאמץ יווצר לחץ בחזה אשר יחלוף כאשר. ( angina pectoris ) במנוחה, תופעה זו נקראת תעוקת חזה הטרשת תתקדם עוד, קריש דם או גוש שומן עלולים להביא לחסימה מלאה של העורק, וכך לא יגיע חמצן לחלק משריר הלב ויווצר בו נמק. או "התקף לב". האוטם עלול (MI ) מצב זה קרוי אוטם בשריר הלב לגרום לסיבוכים שונים בהתאם לשריר שנפגע, ולעיתים אף למוות.
הגדרות
עורקים כליליים (קורונארים)- עורקים המספקים דם לשריר הלב.
טרשת עורקים (ארתריאוסקלרוזיס)- תהליך שקיעת שומנים וסידן בדפנות העורקים.
Angina Pectoris מחלות לב וכלי דם -תעוקת חזה
סימנים :
כאבים או אי-נוחות בחזה המופיעים במאמץ או התרגשות וחולפים במנוחה
הקרנות כאב
קשיי נשימה
סכנות :
אוטם שריר הלב.
טיפול :
חולים כרוניים ישתמשו בטבליות קורדיל / ספריי איזוקט (ניטרוגליצרין - אך יש לזכור כי מגיש עדרה ראשונה אינו ראשי לספק תרופה
מנוחה מוחלטת
הרגעה
חמצן
פינוי
מחלות לב וכלי דם -אוטם שריר הלב
סימנים :
צרבת בחילות והקהות קשיי נשימה
חרדה חולשה וסחרחורת חיוורון, זיעה קרה
יתכן הקרנות כאב לידיים, בטן עליונה, גב עליון, צוואר ולסת כאבים או לחץ בחזה
דופק מהיר/ איטי / לא סדיר התעלפות או הדרדרות הדרגתית במצב הכרה
גורמים
גורמים נשלטים לאוטם בשריר הלב
חוסר פעילות גופנית יתר לחץ דם עישון
לחץ נפשי תזונה לקויה השמנת יתר
גורמים בלתי נשלטים לאוטם בשריר הלב
תורשה מין (גברים יותר מנשים) גיל
סכנות :
חוסר הכרה
דום לב
(אי ספיקת לב שמאלית―תגרום לבצקת ריאות) ראה בצקת ריאות עמ‘ 20
אי ספיקת לב ימנית―תגרום לבצקות ברגליים
הפרעות קצב קטלניות.
טיפול :
החייאה במידת הצורך
הרגעת החולה
מנוחה מוחלטת
חמצן
פינוי (רצוי בישיבה)
כוויות
עור וכוויות
על מנת להבין את מנגנוני הנזק בכוויות נלמד קודם על מבנה העור ותפקודו במצב תקין.
תפקידו העיקרי של העור הוא הפרדה בין סביבת הגוף הפנימית לבין הסביבה החיצונית.
בכך מבצע העור מספר פעולות:
1. מניעת כניסת חומרים או גופים מזהמים לגוף.
2. שמירה על טמפרטורת הגוף על ידי מנגנוני הזעה וכיווץ/הרחבת כלי דם.
3. מניעת אידוי נוזלים מהגוף.
4. מהווה איבר החישה (מישוש) הגדול ביותר בגוף האדם.
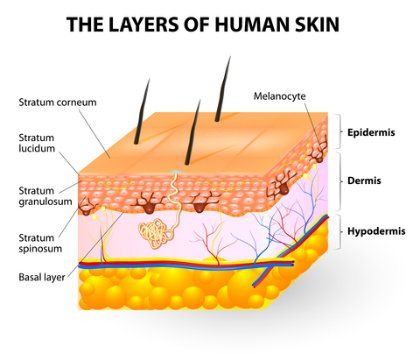
מבנה העור:
נלך מהצד החיצוני ופנימה:
1. השכבה החיצונית: אפידרמיס מורכבת בעיקר מתאים מתים
2. השכבה האמצעית: דרמיס מכילה כלי דם, קצוות עצב, בלוטות זיעה וחלב.
3. תת עור: סאב קוטן שכבה תחתונה המכילה בעיקר שומן
כוויה:
פגיעה בעור כתוצאה מחשיפה לחום, ממגע כימיקלים או מחשמל.
סכנת הכוויה:
1. אובדן נוזלים מוגבר כתואה מאידוי עקב פגיעה בעור הלם. –
2. זיהום מגורמים חיצוניים.
3. תת חום כתוצאה מאובדן הנוזלים.
כוויות
אפיון הכוויות נעשה על ידי הפרמטרים הבאים:
1. דרגת הכוויה.
2. שטח הכוויה.
3. מיקום הכוויה.
4. גיל ומחלות.
5. פגיעות נלוות.
כוויות
השכבות הנפגעות
דרגה א - אפידרמיס
דרגה ב - אפידרמיס + דרמיס
דרגה ג - כל שכבות העור (אפידרמיס עד סב קוטן)
גורמים שכיחים
• חשיפה לשמש, חשיפה קצרה לאש, חשיפה לנוזל חם ואדים
• מגע ישיר עם נוזל חם,
• חשיפה לאש, חשיפה לכימיקלים.
• מגע ממושך עם חום,
• חומרים כימיים, מגע עם מתכות חמות, חשמל.
סימנים
צריבה, אודם קל, יובש
ואח"כ קילוף.
שלפוחיות, אור אדמומי,
רך ולח.
עור חרוך, צבע לבן/שחור,
רקמה מבריקה.
רגישות מגע
כאב
כאב עז, רגישות לזרמי
אוויר
אין תחושה במרכז
הכוויה, מסביב לעור
החרוך יש כאב עז.
החלמה
כ 3 ימים -דרגה א
כ 3 שבועות -לדרגה ב ו ג
אין מחייב השתלת רקמות
שטח הכוויה:
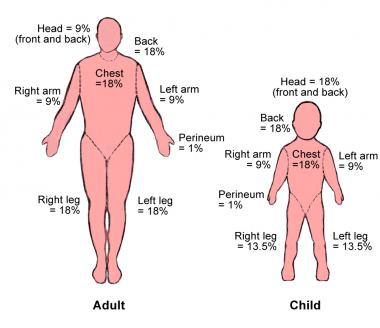
את שטח הכוויה ניתן לחשב בשתי שיטות:
.1 שיטת כף היד: לוקחים את כף ידו של הפצוע )ללא האצבעות(, כאשר כל כף יד מהווה אחוז אחד מעורו של הפצוע.
.2 . שיטת התשעיות: שיטה בה איברי הגוף מחולקים לאחוזים על פי כפולות של 9
– כל יד 9%
– כל רגל 18%
– ראש 9%
– בטן וחזה 18%
– גב וישבן 18%
– איברי מין 1%
מעל 20% = הלם וודאי
מעל 60% = פצוע אנוש
שיטת התשעיות בתינוקות:
אצל תינוקות הראש גדול משמעותית לכן חלוקת שטח הגוף שונה מעט:
– כל יד 9%
– כל רגל 14%
– ראש 18%
– בטן וחזה 18%
– גב וישבן 18
מיקום הכוויה:
1. חזה: כוויות סביב בית החזה עלולות לפגוע ביכולת האלסטית של העור ומכאן להפריע להתרחבות בית החזה בתהליך הנשימה.
2. צוואר: כוויות בצוואר יכולות לגרום לבצקות אשר יגרמו לחסימת קנה הנשימה וכך לחסימת נתיב האוויר.
3. גפיים: כוויות חמורות סביב איברים גליליים עלולות לגרום לחסימה והפרעה באספקת הדם אל הגפיים.
4. מפרקים, כפות ידיים, כפות רגליים ואיברי מין: פגיעה באזורים אלו עלולה ליצור בעיות תפקודיות במהלך ולאחר ההחלמה.
גיל הנפגע:
1. תינוקות וילדים: לתינוקות ולילדים יש עור דק יותר מאשר למבוגרים. זמן החשיפה לחום אצל ילדים וגרימת הכוויה הוא קצר יותר מאשר אצל מבוגר (לדוגמא מגע עם מים חמים, אצל מבוגר 5-6 שניות
לגרימת כוויה, אצל ילדים חשיפה למשך שניה עלולה לגרום לכוויה מדרגה שנייה). בנוסף, עור הילד גדול יחסית לנפח הגוף, נידוף הנוזלים כתוצאה מכוויה יהיה בקצב גבוה יותא ומכאן סכנת להידרדרות ולהתייבשות.
2. קשישים: עם הגיל העור מאבד מגמישותו ובנוסף חילוף החומרים ובנייתם מאט את הקצב. מסיבות אלה
משך ההחלמה מכוויות אצל מבוגרים וקשישים תהיה איטית משמעותית.
מחלות:
מחלות לב וסכרת: עקב אובדן הנוזלים לחץ הדם יורד בצורה משמעותית, מה שאומר אספקת הדם אינה
מספקת לכלל הרקמות. אצל אנשים אשר יש להם מראש בעיות בלב ותפקוד הדם, כוויה עלולה עוד יותר
לסבך את מצב החולה.
פגיעות נלוות:
פגיעות נלוות הן כל אותן פגיעות טראומה אשר עלולות להתלוות לכוויה
1. התחשמלות
2. פגיעת הדף
3. חומרים כימיים
4. פגיעות טראומה
טיפול מיידי בכוויות:
1. הרחקה מהגורם המסכן תוך שמירה על הבטיחות.
2. המשך עפ"י העקרונות לטיפול בטראומה
3. הסרת בגדים ותכשיטים )כל עוד אינם דבוקים לגוף(
4. שטיפה במים פושרים
5. במידה ויש לנו תחבושת מיוחדת לכוויות ניתן לבצע חבישה –
6. פינוי לפי הצורך לקבלת טיפול רפואי
דגשים נוספים לטיפול:
• במקרים של שאיפת עשן/אוויר חם או כוויה נרחבת בבית החזה יש לתת חמצן לנפגע ולפנות לקבלת
עזרה מקצועית מגורם רפואי מוסמך.
• אין לקלף בגדים או תכשיטים שנדבקו לרקמה השרופה
• אין לנקב שלפוחיות
פגיעות במערכת השלד
הגדרה :
• שבר- פגיעה ברצף הרקמה הקשה של הגוף הנגרמת עקב מכה ישירה, עקיפה או פגיעת מעיכה. השבר יכול להיות סגור או פתוח (עם או ללא פציעה של העור).
• פריקה- הפרדת חלקי המפרק ואי חזרתם
• נקע- הפרדת חלקי המפרק וחזרתם למקום
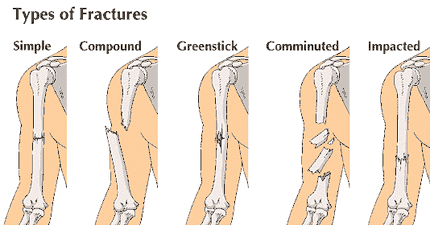
סוגי שברים :
שבר פשוט
שבר מרוסק
שברים עם פגיעה באיברים פנימיים―גולגולת, לסתות, צלעות, אגן, עמ“ש, ירך.
שבר ”ענף ירוק, - יציאת סיבים של עצם (אצל ילדים).
סימנים :
נפיחות ובצקת מקומית כאבים עזים סיפור המקרה
הגבלה בתנועה שינוי צורה כחלון מקומי
סכנות:
תסחיפי שומן וסידן פגיעה בעצבים פגיעה באיברים פנימיים
זיהומים (בעיקר בשבר פתוח) שיתוקים ונכויות שטפי-דם
טיפול :
קיבוע בתנוחה שבה נמצא השבר קיבוע מלא לפי סיפור המקרה (לוח גב וצווארון)
ברגליים- קיבוע לרגל הבריאה
פינוי
קירור האזור (קרח – לא ישירות, אלא תמיד עטוף בבד)
דגשים :
• אין קיבוע לשברים בצלעות. ניתן להשכיב על הצד הפגוע ולהניח כרית מתחת לצלעות.
• אין להחזיר פריקה או שבר פתוח למקומם
• אין להוריד נעליים נ